Ruptura do Tendão de Aquiles
O que é Ruptura do Tendão de Aquiles?
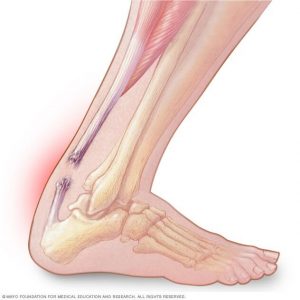
O tendão de Aquiles, ou tendão calcâneo, é o maior tendão do corpo humano e suporta até 20 vezes o peso do corpo quando aterrissamos de um salto com a ponta dos pés, por exemplo. Justamente por essa razão, é comum haver sobrecarga neste tendão e, por isso, o desenvolvimento de lesões degenerativas, que favorecem a ruptura.
Afinal, o que é um tendão?
Quem está sujeito a ruptura do tendão de Aquiles?
As rupturas geralmente ocorrem em pessoas que já possuem alterações degenerativas, sejam elas sintomáticas ou não.
Os homens, na idade entre 30 e 40 anos estão mais sujeitos, sobretudo quando têm comorbidades como obesidade e diabetes. Também algumas medicações, como corticosteróides infiltrados localmente e até alguns comprimidos de antibióticos, de uma classe conhecida como “Quinolonas”, podem aumentar o risco de ruptura também.
Existe uma região do tendão, de dois a seis centímetros da inserção no calcâneo, na qual o suprimento vascular é mais pobre, o que também favorece o surgimento de lesões, assim como a reparação mais deficitária do tendão.
O que é Ruptura do Tendão de Aquiles?
Como é feito o diagnóstico da ruptura do tendão de aquiles?

A história destas lesões geralmente o paciente sente um estalo na parte traseira da perna, como se tivesse sentido um chute no local, por isso é conhecido como “síndrome da pedrada”. Após o ocorrido não é comum haver uma dor muito intensa, como costuma ocorrer nas fraturas.
Deste modo, quando há uma história suspeita, o paciente deve ser examinado a procura de equimose (macha arroxeada) na região posterior da perna, defeito palpável na região do tendão e o teste de Thompson deve ser realizado.
O teste de Thompson consiste na compressão da panturrilha, que simula a contração deste músculo, com o paciente deitado de bruços e com o joelho dobrado. O teste é chamado negativo quando o pé faz flexão plantar, ou seja, o tendão está íntegro. Já quando o pé não se movimenta à compressão da panturrilha, dizemos que o teste é positivo para lesão do Aquiles.
Os exames complementares utilizados para confirmar o diagnóstico são o ultrassom e a ressonância magnética, que podem ainda estimar o grau da lesão em rupturas parciais e guia os diagnóstico.
Como é o tratamento da ruptura do tendão de aquiles?
Primeiramente, devemos considerar que as rupturas podem ser parciais ou totais. Aqueles casos em que as lesões acometem ao menos 50% da espessura do tendão em paciente com condições clínicas, são submetidos ao tratamento cirúrgico, de maneira geral.
Existem várias técnicas a serem realizadas. A mais tradicional é a técnica aberta, através de uma grande incisão, em que são realizadas duas suturas nos cotos rompidos e então, essas pontas são aproximadas. A técnica aberta, no entanto, é a que apresenta mais riscos, já que as complicações mais frequentes são lesões de pele, como necrose, deiscência e aderência da cicatriz.
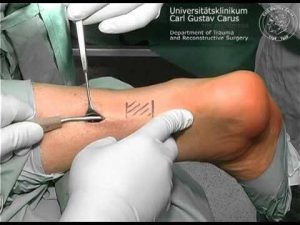
Devido a isso, técnicas mais modernas conhecidas como minimamente invasivas ou percutâneas foram criadas. Uma delas é conhecida como “Dresden”, pois foi criada nesta cidade alemã. Ela consiste no uso de pinças para “laçar” um dos lados do tendão, através de uma pequena incisão, pela qual também são unidos os cotos da lesão. Ela minimiza os riscos de lesões cutâneas e permite que o paciente possa andar mais precocemente, na maioria das vezes.
Prognóstico da Ruptura do Tendão de Aquiles
Nestes casos o retorno às atividades, na mesma intensidade como era realizado previamente à lesão é complicado , e pode não ocorrer, sobretudo para atletas profissionais de esportes de salto porque, além de depender de diversos fatores mecânicos e biológicos, podem já haver alterações degenerativas prévias no local, o que torna a cicatrização e função prejudicadas.
Um recente estudo realizado com 18 jogadores da NBA com esta lesão mostrou que sete nunca voltaram a disputar um jogo na liga e 3 deles não jogaram mais do que 2 temporadas após, o que mostra a grande morbidade dessa injúria, com risco de sequela definitiva.
